前立腺癌とは
前立腺癌は、日本人男性の癌罹患数で第一位を占める疾患です。過去40年間で罹患数は約30倍に増加しており、高齢化社会の進行とともに、さらなる増加が予想されています。
世界的にも、前立腺癌は男性癌の中で肺癌に次いで2番目に多く、死亡数は第5位となっています。
前立腺癌は、一般的にゆっくりと成長する癌として知られており、予後は比較的良好です。しかし、日本における前立腺癌による死亡数は男性癌の第6位であり、決して軽視できない疾患です。
前立腺癌には強い遺伝的要因があることが知られており、血縁者に前立腺癌の患者がいる方は、特に注意が必要です。
前立腺癌のリスク因子
前立腺癌の発症には、様々なリスク因子が関与することが知られています。
これらのリスク因子を理解し、適切な予防と早期発見に努めることが重要です。
年齢による影響
加齢とともにリスクは上昇し、65歳以上で特に発症率が高くなります。
50歳未満での発症は比較的稀ですが、近年では若年層での発症も報告されています。
遺伝的要因の重要性
第一度近親者(父親や兄弟)に前立腺癌の患者がいる場合、発症リスクは2~3倍に上昇します。
特に、50歳未満で発症した近親者がいる場合は、より早期からの検診が推奨されます。
また、BRCA1/BRCA2遺伝子の変異を持つ方も、発症リスクが高いことが知られています。
人種的要因の影響
アフリカ系アメリカ人で発症率が高く、アジア人では比較的低いことが知られています。
ただし、日本では食生活の欧米化に伴い、発症率が上昇傾向にあります。これは、環境要因や生活習慣の変化が大きく影響していると考えられています。
食事・生活習慣の関連
動物性脂肪の過剰摂取や運動不足が、リスク因子として指摘されています。
特に、飽和脂肪酸の多い食事や過度な赤身肉の摂取は、発症リスクを高める可能性があります。
一方で、野菜や果物の摂取、適度な運動は、予防効果があると考えられています。
前立腺癌の症状
前立腺癌の初期段階では、ほとんど無症状です。癌が進行すると、頻尿、残尿感、排尿困難、血尿などの症状が現れます。
これらの症状は、前立腺肥大症の症状と類似しているため、注意が必要です。
前立腺癌のステージ分類
前立腺癌の進行度は、国際的な基準であるTNM分類システムに基づいて評価されます。
この分類は、治療方針の決定や予後予測に重要な役割を果たします。
T分類(原発腫瘍の進展度)
- - T1:触診で異常を認めない(画像検査や生検で発見される)
- - T1a:組織の5%未満に癌を認める
- - T1b:組織の5%以上に癌を認める
- - T1c:PSA高値により発見された癌
- - T2:前立腺内に限局する癌
- - T2a:片葉の1/2未満に癌を認める
- - T2b:片葉の1/2以上に癌を認める
- - T2c:両葉に癌を認める
- - T3:前立腺被膜外に進展する癌
- - T4:膀胱や直腸など隣接臓器への浸潤がある癌
N分類(所属リンパ節転移)
- - N0:所属リンパ節転移なし
- - N1:所属リンパ節転移あり(骨盤内リンパ節)
M分類(遠隔転移)
- - M0:遠隔転移なし
- - M1:遠隔転移あり
- - M1a:所属リンパ節以外のリンパ節転移
- - M1b:骨転移
- - M1c:その他の臓器転移
このステージ分類に加えて、グリーソンスコア(癌の悪性度を示す指標)やPSA値なども考慮して、総合的な病期判定が行われます。
前立腺癌の診断
前立腺癌の診断には、触診、経直腸超音波検査、PSA(前立腺特異抗原)検査などが行われます。
癌が疑われる場合は、前立腺生検を行い、組織診断で確定します。
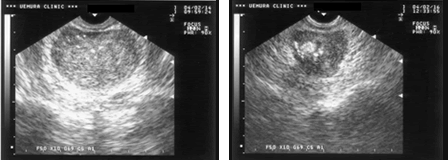
経直腸超音波検査は、前立腺を詳細に観察できる簡便な検査方法で、前立腺癌の診断に役立ちます。
前立腺肥大症と前立腺癌では、超音波画像に違いが見られます。
PSAは、前立腺で産生されるタンパク質で、前立腺癌の早期発見のマーカーとして用いられます。
一般的には4.0ng/ml未満が正常とされていますが、年齢階層別のカットオフ値が推奨されています(50~64歳:3.0ng/ml未満、65~69歳:3.5ng/ml未満、70歳以上:4.0ng/ml未満)。
4.1~10.0ng/mlはグレーゾーンとされ、この範囲では30~50%に癌が含まれていると報告されています。
触診や超音波検査で異常が見られる場合は、MRIや前立腺生検を検討します。
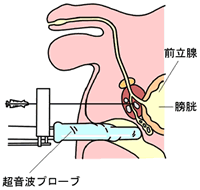
前立腺生検は、直腸から超音波で前立腺を観察しながら、12ヶ所から組織を採取する検査です。同時に膀胱尿道鏡検査も行われます。
《経直腸超音波検査》
《前立腺生検》
PSA検査の重要性と注意点
PSA検査は前立腺癌のスクリーニングに重要な役割を果たしますが、検査値の解釈には慎重な判断が必要です。
PSA値の変動要因
PSA値は以下のような要因により一時的に上昇することがあります:
- - 前立腺炎や尿路感染症による炎症
- - 前立腺マッサージや前立腺生検後
- - 長時間の自転車運動
- - 射精後24時間以内
- - 膀胱カテーテル留置
これらの影響を避けるため、検査前の適切な準備が重要です。
PSA関連指標の活用
より正確な診断のために、以下の指標が用いられます:
- ・PSA密度(PSAD):PSA値を前立腺体積で除した値で、前立腺肥大症と癌の鑑別に有用
- ・PSA速度(PSAV):PSAの年間上昇速度で、0.75ng/ml/年以上の上昇は要注意
- ・F/T比:遊離型PSA/総PSAの比率で、低値(15%未満)は癌を疑う所見
年齢別PSA基準値
年齢によってPSAの基準値が異なります:
- - 50~64歳:3.0ng/ml未満
- - 65~69歳:3.5ng/ml未満
- - 70歳以上:4.0ng/ml未満
最新の診断技術
前立腺癌の診断技術は急速に進歩しており、より正確な診断と治療方針の決定が可能になっています。
MRI融合下生検
最新の画像診断技術を活用した生検方法です。
- - 多機能MRI(mpMRI)で suspicious lesion(疑わしい病変)を特定
- - MRI画像と超音波画像をリアルタイムで重ね合わせ
- - 従来の系統的生検と比べて、より正確な組織採取が可能
- - 不要な生検を減らし、重要な病変の見落としを防止
PSMA-PET検査
前立腺特異的膜抗原(PSMA)を標的とした最新の画像診断法です。
- - 従来のPET検査より高い感度で癌病変を検出
- - 微小な転移巣の発見が可能
- - 治療効果の判定や再発診断にも有用
- - 特に生化学的再発(PSA再上昇)症例での転移巣検索に威力を発揮
人工知能(AI)を活用した画像診断
- - MRIやCT画像の AI 解析による病変検出
- - 診断精度の向上と読影時間の短縮
- - 経験の差による診断のばらつきを減少
前立腺癌の治療
前立腺癌の治療には、内分泌療法、手術療法、放射線療法などがあります。
内分泌療法は、前立腺癌の進行に男性ホルモンが関与していることから、男性ホルモンの分泌を抑制して癌を小さくする治療法です。
手術療法では、転移のない限局癌と診断された前立腺癌に対して、前立腺全摘除術が行われます。現在は、ロボット支援手術が標準的な手術療法となっており、大きな視野で安全かつ繊細な手術が可能です。ただし、術後に尿失禁や性機能障害が起こることがあります。
放射線療法には、体外から照射する外照射法と体内から照射する内照射法があります。外照射法には、2018年に保険適用となった粒子線治療も含まれ、外来での治療が可能です。放射線治療と手術療法の治療成績は、現在ほぼ同等と報告されています。
前立腺癌は、早期発見と適切な治療が重要な疾患です。排尿障害や血尿などの症状がある場合は、早めに泌尿器科を受診し、検査を受けることをお勧めします。当クリニックでは、前立腺癌の診断と治療について、豊富な経験を持つ専門医が対応いたします。お気軽にご相談ください。
治療選択のための新しい指標
個々の患者さんに最適な治療法を選択するため、様々な新しい指標が活用されています。
ゲノム医療の活用
- - 遺伝子パネル検査による変異の特定
- - BRCA1/2遺伝子変異の有無による治療選択
- - 薬剤感受性の予測
- - 予後予測への応用
新規バイオマーカー
- - 血液中の循環腫瘍細胞(CTC)測定
- - 血中マイクロRNA解析
- - 尿中バイオマーカーの活用
- - 治療効果予測や再発モニタリングに使用
リスク分類システム
- - NCCN(National Comprehensive Cancer Network)リスク分類
- - CAPRA(Cancer of the Prostate Risk Assessment)スコア
- - 予後予測ノモグラムの活用
治療後のフォローアップ
前立腺癌の治療後は、適切なフォローアップが重要です。再発の早期発見と生活の質(QOL)の維持を目指します。
PSAモニタリング
- - 治療後の定期的なPSA測定
- - 手術後:0.2ng/ml以上でPSA再発と判定
- - 放射線治療後:最低値から2.0ng/ml以上の上昇でPSA再発と判定
- - 再発時期や上昇速度に応じた対応
画像検査によるフォローアップ
- - CT:リンパ節転移や臓器転移の評価
- - 骨シンチグラフィー:骨転移の評価
- - MRI:局所再発の評価
- - 症状や PSA 値に応じて検査間隔を設定
QOL管理
- - 排尿機能の評価と管理
- - 性機能障害への対応
- - 骨粗鬆症予防(ホルモン療法中)
- - メンタルヘルスケア
- - 運動療法やリハビリテーション
長期的な健康管理
- - 定期的な全身状態の評価
- - 併存疾患の管理
- - 生活習慣の改善指導
- - 必要に応じた他科との連携
前立腺癌の治療は、日々進歩を続けています。当クリニックでは、最新の診断・治療法を取り入れながら、患者さん一人一人に最適な医療を提供できるよう努めています。ご不安な点やご質問がございましたら、お気軽にご相談ください。
 泌尿器科うえむらクリニック
泌尿器科うえむらクリニック

